[Retour sur notre commission de réseau] Pertinence des soins, un enjeu partagé
Lors de la commission réseau du 11 février 2026, les représentants de l’ARS Grand Est, de l’Assurance Maladie et de la SRA Grand Est ont partagé une vision commune :
La pertinence des soins ne repose pas seulement sur l’application de recommandations de bonnes pratiques mais constitue aussi un enjeu partagé entre professionnels et usagers du système de soins, afin d’améliorer la qualité des parcours de soins.
Les échanges ont permis d’enrichir la compréhension des enjeux régionaux et d’illustrer concrètement comment les différents acteurs coopèrent pour rendre soigner au plus juste et pour continuellement s’adapter aux besoins des patients.
L’intervention de l’ARS Grand Est : structurer une politique régionale ambitieuse et cohérente
Le Dr Sylvie Fontanel et Mme Charlotte Rossé ont présenté de manière détaillée le cadre d’action régional en matière de pertinence des soins. Elles ont rappelé que cette thématique constitue aujourd’hui un pilier des politiques nationales, et qu’elle irrigue progressivement l’ensemble des domaines du système de santé.
Dans la région Grand Est, l’ARS porte avec l’Assurance Maladie cette ambition à travers l’Instance Régionale d’Amélioration de la Pertinence des Soins (IRAPS). Cette instance, créée en 2016, rassemble notamment des représentants de l’ARS, de l’Assurance Maladie, des fédérations hospitalières, des URPS, des experts médicaux et des représentants des usagers issus des associations agréées. Elle constitue un lieu d’échange et de concertation privilégié, où les orientations régionales sont discutées, ajustées et validées à partir des besoins identifiés sur le terrain.
Cette gouvernance trouve une traduction opérationnelle dans le Plan Régional Pertinence 2025‑2028. Ce plan, publié en février 2026 (accessible via la page Pertinence du site Internet de l’ARS), constitue une feuille de route structurée autour de quatre axes complémentaires : la pertinence des prescriptions (de médicaments, d’actes de biologie ou d’imagerie médicales, de transports sanitaires), la pertinence des parcours (patients à risque d’anémie, d’ostéoporose, patients atteints d’insuffisance cardiaque ou parcours après chirurgie de l’obésité), la pertinence des modes de prise en charge (Soins Médicaux et de Réadaptation et Hospitalisation A Domicile) et celle des actes et pratiques. Il s’agit ainsi d’une démarche globale qui vise aussi bien à améliorer l’usage des médicaments qu’à optimiser l’organisation territoriale des parcours, à harmoniser les pratiques chirurgicales ou encore à favoriser l’optimisation de la pertinence des examens d’imagerie médicale.
L’ARS a insisté sur la notion de gradation des actions. Certaines relèvent d’un accompagnement et d’un partage de données ; d’autres mobilisent des outils spécifiques, comme les analyses de variation des pratiques, ou les recommandations et outils de la Haute Autorité de Santé; d’autres encore peuvent aller jusqu’à la contractualisation avec les établissements ou avec les équipes territoriales pour soutenir une évolution des pratiques. Des journées régionales dédiées à la pertinence permettent également de valoriser les initiatives locales et de partager des retours d’expérience inspirants.
En toile de fond, l’ARS souligne que la pertinence ne peut pas se construire sans une vision intégrée des parcours. La nécessaire articulation entre ville, hôpital, structures médico-sociales et dispositifs d’appui représente un enjeu central. L’objectif, au-delà de la réduction des actes inutiles, est de garantir aux patients des parcours fluides, coordonnés et compréhensibles. La prise en compte de l’expérience patient figure désormais parmi les objectifs transversaux du plan, témoignant de l’évolution culturelle qui s’opère dans les établissements et sur les territoires.
L’intervention de l’Assurance Maladie : éclairer les parcours par la donnée et renforcer la pertinence par l’accompagnement
Le Dr Jacques Bouguennec, médecin-conseil, a complété cette approche en apportant une vision très concrète de la manière dont l’Assurance Maladie contribue à l’amélioration de la pertinence. Sa présentation a reposé sur un exemple emblématique : le parcours de santé pour l’insuffisance cardiaque.
L’Assurance Maladie dispose, via ses bases de données de santé, d’un ensemble d’informations qui permettent d’analyser finement les parcours de prise en charge en ville, les hospitalisations, les réhospitalisations, les pratiques territoriales et les variations d’un territoire à l’autre. Cette capacité d’analyse constitue aujourd’hui un levier essentiel pour repérer les points de rupture de prise en charge dans les parcours, comprendre les zones de fragilité et objectiver les situations où les soins dispensés ou la prévention ne sont pas optimaux.
À partir des données ouvertes au public issues de data-ameli.fr, le Dr Bouguennec a montré que l’insuffisance cardiaque, maladie chronique très fréquente, se caractérise par des prises en charge souvent tardives, des décompensations évitables qui nécessitent des hospitalisations répétées et des parcours marqués par une coordination améliorable entre la ville et l’hôpital. Ces constats, identifiés dans les diagnostics territoriaux, révèlent à quel point l’organisation des parcours participent de la pertinence des prises en charge en santé.
L’Assurance Maladie intervient alors sur plusieurs niveaux : sensibilisation des professionnels de santé, partage de données territorialisées à l’échelle des CPTS, accompagnements individualisés des professionnels de santé, promotion avec l’ARS du développement d’outils numériques favorisant la coordination, à l’image du module Parceo.
Le fil conducteur de cette intervention repose sur la gestion du risque. Pour l’Assurance Maladie, la pertinence n’est pas une contrainte imposée aux professionnels, mais une démarche d’amélioration continue fondée sur la compréhension des besoins de la population et des professionnels, associée à la mise en oeuvre des recommandations de bonne pratique médicale, afin de réduire des ruptures de parcours qui exposent les patients à des pertes de chance. L’objectif est à la fois sanitaire, social et économique : garantir les meilleurs soins au meilleur coût pour tous, promouvoir la prévention, réduire les hospitalisations évitables et offrir un parcours de santé qui soit cohérent, lisible et adapté aux personnes concernées.
Lien présentation Assurance Maladie
L’intervention de la SRA Grand Est : placer l’expérience patient au cœur de la pertinence des soins
L’intervention de Mme Anne‑Sophie Urbain, directrice de la SRA Grand Est, a ouvert une 3e porte d’entrée, essentielle et encore trop peu exploitée : celle du vécu réel des patients.
Mme Urbain a rappelé ce qu’est véritablement l’expérience patient. Cela va au-delà d’un simple avis et cela complète la notion de satisfaction car l’expérience patient prend en compte l’ensemble des interactions, émotions, perceptions et situations vécues par une personne tout au long de son parcours de santé.
L’expérience patient intègre les moments de compréhension, de confusion, de peur ou de soulagement, mais aussi tout ce qui se joue en coulisse : les transmissions entre professionnels, les délais d’attente, l’information donnée, les gestes techniques, l’attention portée aux proches, la considération, la manière dont l’environnement est perçu et cela peut aller jusqu’à l’impact sur la qualité de vie du patient: c’est une réalité complexe, riche, profondément liée au ressenti de la personne. (Attention, les PREMS par exemple sont principalement des questions fermées)
L’expérience patient c’est donc une réalité complexe, riche, profondément liée au ressenti de la personne.
La SRA a également mis en lumière combien l’expérience patient se distingue des indicateurs traditionnels en santé. Là où un indicateur de qualité mesure ce qui est fait, la manière dont il est fait ou l’efficacité clinique d’un acte, l’expérience patient révèle comment tout cela est vécu. C’est un éclairage complémentaire qui met souvent en évidence des dysfonctionnements invisibles lorsqu’on se limite aux données classiques. Un patient peut sortir d’un service avec des résultats cliniques satisfaisants, tout en ayant vécu un parcours douloureux, incompréhensible ou angoissant. À l’inverse, un soin bien expliqué, bien coordonné et mené en lien avec les attentes du patient favorise un vécu positif, une meilleure compréhension du traitement et une adhésion renforcée.
La SRA a ensuite expliqué comment elle recueille cette expérience. Les outils quantitatifs tels que les questionnaires E‑SATIS, les PREMs (expérience vécue) ou les PROMs (résultats perçus) permettent de disposer de données régulières et comparables d’un établissement à l’autre. Ils apportent une vision d’ensemble, repèrent les tendances, montrent les évolutions dans le temps et signalent les points d’alerte. Mais ces outils ne suffisent pas à saisir la finesse du vécu. Des méthodes qualitatives peuvent également être mobilisées et sont plus immersives comme la méthode Amppati, l’entretien Patient Traceur, les focus groups ou encore l’analyse des courriers (remerciements, plaintes et réclamations).
Ce sont ces méthodes qui permettent d’entendre les détails, les nuances, les émotions, et qui donnent une profondeur d’interprétation qui vont au-delà des données chiffrées et sont plus illustratives.
Au cœur de cette démarche qualitative, la SRA a longuement détaillé la méthode AMPPATI, un véritable pivot dans son action. La méthode Amppati consiste à suivre un patient sur son parcours réel, en observant pas à pas tout ce qui se déroule : le temps passé, les interlocuteurs rencontrés, les explications reçues, les moments où l’usager se sent accompagné ou ceux qui génèrent de l’incompréhension.
La force de cette méthode réside dans sa capacité à révéler des réalités très concrètes : une signalétique peu visible, une information donnée trop tard, une articulation maladroite entre deux services, une attente injustifiée, un silence là où une explication aurait été rassurante mais aussi les points forts du parcours de soins et ce qui marque positivement l’expérience du patient.
L’observation neutre et continue permet de montrer l’impact réel de l’organisation sur la personne, ce que les professionnels eux‑mêmes ne perçoivent pas toujours.
L’intervention de la SRA a également été marquée par le retour sur la campagne « Choisir avec soin ». Cette campagne, qui associe directement les représentants des usagers, montre combien l’expérience patient contribue à la pertinence des soins. Les retours recueillis ont mis en lumière que les proches ne sont pas toujours suffisamment intégrés dans le parcours, que les directives anticipées sont rarement abordées de manière complète, et que l’information sur les nouveaux traitements est parfois inégale. Ces constats montrent que la pertinence ne dépend pas seulement de la justesse de l’acte médical, mais aussi de la qualité du dialogue, de la transparence et de la capacité des équipes à inclure la personne dans les décisions.
La SRA a insisté sur un point central : la pertinence et l’expérience patient sont indissociables. Un soin pertinent est un soin expliqué, compris et accepté. Un parcours pertinent est un parcours fluide, coordonné et sensible à la réalité vécue par les personnes. Un acte pertinent est un acte choisi en tenant compte des préférences et des attentes. L’expérience patient permet alors de mieux cibler les actions à mener, de comprendre où l’organisation doit évoluer, d’anticiper les risques de ruptures, d’améliorer la communication et de renforcer la confiance entre les usagers et les professionnels.
L'expérience patient n’est pas une démarche amicale ou accessoire, mais un véritable outil stratégique d’amélioration continue. Elle donne une place centrale à la parole des personnes, non comme un témoignage isolé, mais comme une boussole qui oriente les décisions et les politiques régionales.
[Retour sur notre commission de réseau] Coordination des soins en Grand Est : un maillage en mouvement
Le 26 novembre 2025, lors de la commission de réseau de France Assos Santé Grand Est, Mme Sophie BENOFFI de la Direction des Soins de Proximité de l’ARS Grand Est a présenté un état des lieux des dispositifs d’exercice coordonné en région Grand Est, soulignant les enjeux et les avancées dans la structuration de l’offre de soins.
Le contexte régional
La région Grand Est fait face à une baisse et un vieillissement de la population, à une prévalence élevée des affections de longue durée et à une offre de soins de premier recours fragilisée par le manque de professionnels et les départs en retraite. Ces défis imposent de soutenir les dynamiques existantes et d’encourager de nouvelles initiatives pour garantir l’accès aux soins.
L’ARS Grand Est place la coordination entre les professionnels et les structures de santé comme élément central et en parallèle, la Stratégie Ma santé 2022 généralise l’exercice coordonné des professionnels.
Des dispositifs en plein essor
- Communautés Professionnelles Territoriales de Santé (CPTS) : 66 en fonctionnement, couvrant près de 92 % de la population.
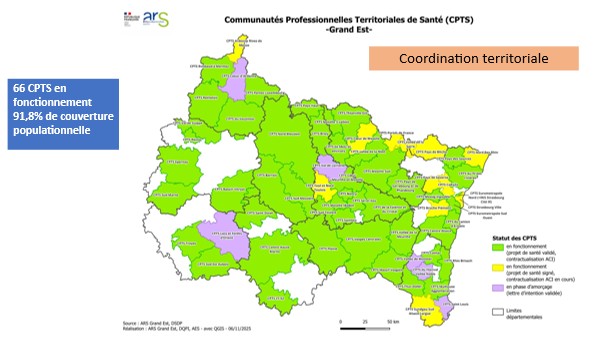
-
Maisons de Santé Pluriprofessionnelles (MSP) :
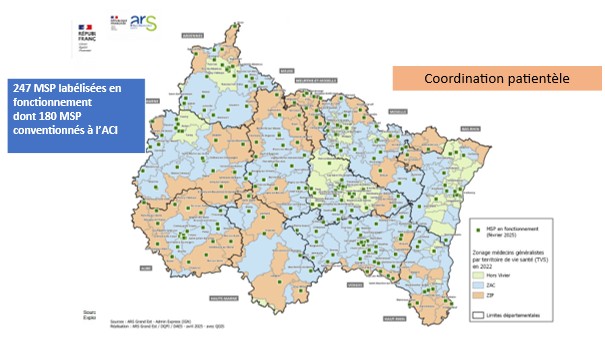
Nous comptons 247 MSP labellisées en région dont 180 conventionnées à l’ACI (Accord Conventionnel Interprofessionnel) pour soutenir leur fonctionnement.
Exemples d’actions menées par les MSP :
- Equipement : La MSP de Nouvion-sur-Meuse illustre cette dynamique : son projet de santé, labellisé en 2022, s’articule autour de six axes prioritaires (personnes âgées, maladies chroniques, dépistage précoce, prévention, addictions). Grâce au soutien de l’ARS, elle s’est équipée d’un échographe pour enrichir son offre de soins.
- Actions de prévention : ex pour le dépistage Organisé Cancer du Sein : Ateliers pour octobre rose avec atelier de palpation mammaire (et stands de sensibilisation, information, sophrologie,…) dans 4 MSP du 52 : MSP de Fayl Billot, Langres, ST Dizier et Wassy
- Actions d’ETP : Les MSP peuvent porter des programmes d’ETP ( ex :Programme ETP Parkinson porté par la MSP de la Saulamance (52)) ou être des lieux de mises en œuvre de programmes portés par une autres structures.
-
Équipes de Soins Primaires (ESP) :
Constituées autour de médecins généralistes de premier recours, les équipes de soins primaires contribuent à la structuration du parcours de santé des patients en coordination avec les acteurs du premier recours, dans une optique de prise en charge des besoins de soins non programmés et de coordination des soins. Ces équipes permettent de contribuer fortement à structurer le parcours de santé notamment pour les patients atteints de maladies chroniques, les personnes en situation de précarité sociale et les personnes en situation de handicap et de perte d’autonomie. 130 sont labellisées en Grand Est à ce jour.
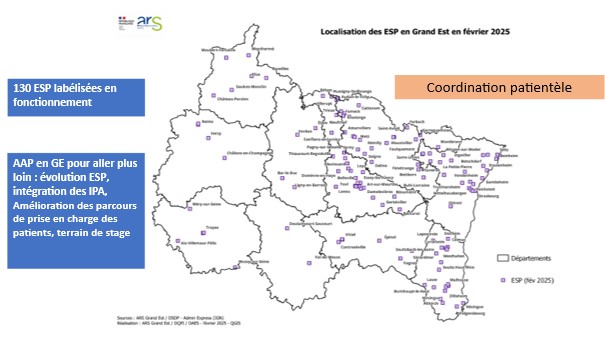
-
Centres de Santé (CDS) :
Les centres de santé sont des structures sanitaires de proximité, dispensant des soins de premier recours et, le cas échéant, de second recours et pratiquant à la fois des activités de prévention, de diagnostic et de soins, au sein du centre, sans hébergement, ou au domicile du patient. Ces structures favorisent la coordination des professionnels et la mise en œuvre de projets de santé adaptés aux besoins locaux. Actuellement 231 ont ouverts en Grand Est, dont 54 sont polyvalents.
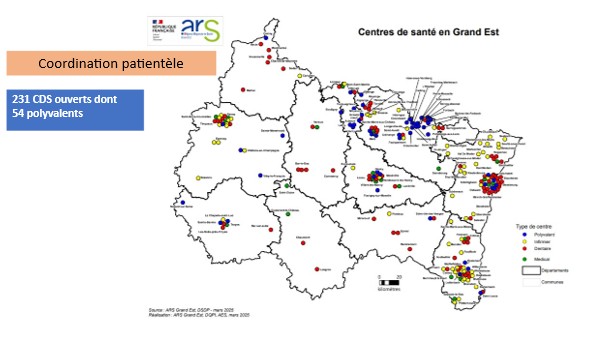
-
Les Equipes de soins spécialisés (ESS)
C’est une Equipe qui agit à minima à l’échelle départementale avec au moins 10% des professionnels libéraux de la spécialité concernée du territoire couvert par l’ESS adhérant à la démarche.
Leur mission consiste à coordonner et sécuriser les prises en charge dans une logique « parcours ». C’est-à-dire qu’elles contribuent à structurer l’offre de 2e recours pour faciliter la collaboration et proposent une organisation permettant de donner un avis spécialisé ponctuel sur demande des Médecins Traitants.
ESS avec LI validée en Grand Est : Pédiatrie Alsace / Ophtalmologie Lorraine / Gastro-entérologie Marne et Ardennes / Psychiatrie Haut-Rhin / Pneumologie Lorraine
-
Dispositifs d’appui et innovations
Les DAC (Dispositifs d’Appui à la Coordination), présents dans chaque département, apportent une réponse globale aux professionnels et aux patients.
Les professionnels de santé, sociaux et médico-sociaux, sont parfois face à des personnes qui cumulent plusieurs difficultés (polypathologies, difficultés sociales…). Le parcours de ces usagers est dit complexe, c’est-à-dire qu’il ne peut pas être traité comme les parcours des autres patients, il nécessite un appui particulier.
C’est à ce moment qu’interviennent les DAC – dispositifs d’appui à la population et aux professionnels pour la coordination des parcours de santé complexes – qui aident les professionnels à organiser les prises en charge qu’ils ont des difficultés à gérer seuls dans le cadre de leur exercice habituel : c’est un principe de subsidiarité.
Ils s’articulent avec les communautés 360, les centres de ressources territoriaux et le Service Public Départemental de l’Autonomie pour simplifier les parcours.
Autre innovation : le Service d’Accès aux Soins (SAS), généralisé depuis 2022, facilite la prise en charge des soins non programmés via une régulation téléphonique et une plateforme numérique.
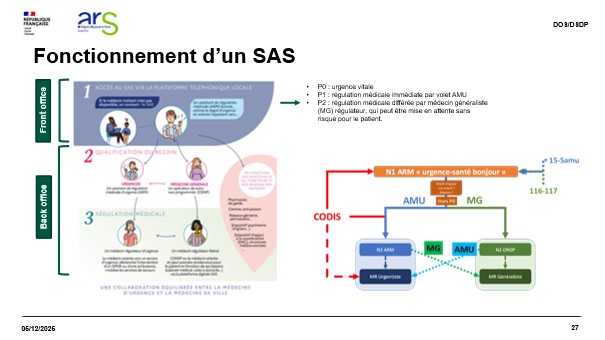
Dans un contexte de transformation profonde du système de santé, la coordination des soins devient un enjeu majeur pour garantir l’accès, la continuité et la qualité des parcours de santé. Cet état des lieux a permis de mettre en lumière leurs complémentarités, leurs défis et leurs perspectives et à favoriser la compréhension des enjeux.
Pour en savoir plus sur l’implication possible des usagers au sein:
Ensemble pour une région sans tabac : l’action de GEST
En ce mois de novembre, nous abordons un sujet de santé publique majeur : le tabagisme. En France, il reste la première cause de mortalité prématurée évitable, avec près de 75 000 décès chaque année. Dans le Grand Est, la situation est encore plus préoccupante : près de 20 % des adultes sont fumeurs quotidiens. Pour en parler, nous avons posé 5 questions au Professeur Martinet Président de l’association Grand Est Sans Tabac (GEST), qui œuvre depuis 9 ans pour coordonner la lutte contre le tabagisme dans la région.
Pourquoi le tabagisme reste-t-il un problème majeur en France et dans le Grand Est ?
Le tabac est responsable d’environ 75 000 décès chaque année en France, ce qui en fait la première cause de mortalité prématurée évitable. Dans le Grand Est, la situation est particulièrement préoccupante : en 2024, près de 19,8 % des adultes de 18 à 79 ans déclaraient fumer quotidiennement, un chiffre supérieur à la moyenne nationale. Ce constat montre qu’il est urgent d’agir, car le tabagisme n’est pas une fatalité : on peut lutter efficacement contre ce fléau.

Comment est née l’association Grand Est Sans Tabac et quels sont ses objectifs ?
GEST est née il y a presque 9 ans, en février 2016, à la suite de discussions entre des experts de la lutte contre le tabac et du sevrage tabagique, en lien avec l’ARS Grand Est. Nous avons voulu créer une structure capable de fédérer les acteurs régionaux et de coordonner les actions. Nos objectifs sont clairs :
- Rassembler les associations et professionnels engagés contre le tabagisme ;
- Constituer une force de plaidoyer pour promouvoir des mesures fondées sur les preuves scientifiques, notamment celles de la Convention Cadre de l’OMS ;
- Renforcer et coordonner l’action de nos membres pour une lutte plus efficace
Quelles sont les actions concrètes menées par GEST ?
Nous agissons sur plusieurs fronts :
- Informer nos adhérents et le public sur les risques du tabac et les moyens de s’en protéger ;
- Prévenir l’entrée en tabagisme, notamment chez les jeunes ;
- Protéger les non-fumeurs ;
- Aider au sevrage tabagique ;
- Mobiliser les professionnels de santé et les acteurs locaux ;
- Participer à l’élaboration des politiques régionales de santé en lien avec l’ARS ;
- Et soutenir la veille juridique et l’action judiciaire contre les infractions liées au tabac.
Nous sommes également très actifs lors d’événements comme la Journée mondiale sans tabac le 31 mai ou le Mois sans tabac en novembre.
Pouvez-vous nous parler du dispositif « Ville Libre Sans Tabac » ?
C’est une initiative phare de GEST. L’idée est simple : créer des villes où la consommation de tabac n’est plus la norme, où l’espace public est libéré du tabac et où les fumeurs trouvent un soutien pour arrêter. Concrètement, cela se traduit par :
- Des espaces sans tabac pour protéger les enfants et améliorer la qualité de vie ;
- Une information régulière sur les risques sanitaires et environnementaux du tabac ;
- Une mobilisation des professionnels de santé et des acteurs locaux ;
- Et même la formation de la police municipale pour faire respecter les interdits protecteurs.
Aujourd’hui, plusieurs collectivités du Grand Est sont engagées : Joinville, Thionville, Nancy, Illkirch-Graffenstaden, et d’autres. C’est une dynamique collective qui implique mairies, associations, écoles, commerces, clubs sportifs… et qui améliore la qualité de vie pour tous.

Quels résultats avez-vous observés et quelles sont vos perspectives ?
Nous constatons une prise de conscience croissante et une mobilisation forte des collectivités et des acteurs de santé. Le dispositif Ville Libre Sans Tabac est très bien accueilli et inspire d’autres territoires. Pour l’avenir, nous voulons étendre cette dynamique à davantage de villes, renforcer la prévention chez les jeunes et soutenir encore plus le sevrage tabagique. Notre message est clair : le tabagisme n’est pas une fatalité, et ensemble, nous pouvons créer des environnements plus sains.
"Garantir l'accès tout en maîtrisant les prescriptions : le défi des antibiotiques" Retour sur la commission du réseau
Pour sa première commission réseau de 2025, France Assos Santé Grand Est a invité le Dr Florence LIEUTIER-COLAS, Pharmacien Praticien Hospitalier et responsable du CRAtb Grand Est (Centre régional en antibiothérapie) AntibioEst.
L’objet de cette commission réseau était de permettre aux adhérents d’être correctement informés sur les enjeux de l’antibiorésistance et découvrir des outils de sensibilisation du grand public sur le sujet.
Le déroulé de l’intervention a porté sur les Enjeux de l’antibiorésistance à l’international et en Grand Est. Dr Colas nous a ensuite présenté les acteurs et actions en Grand Est ainsi que les Outils de sensibilisation du grand public.
L’antibiorésistance, un problème de santé publique majeur
L’antibiotique est un médicament, accessible uniquement sur prescription médicale, qui permet de ralentir la croissance ou tuer des bactéries. Les antibiotiques vont éliminer les bactéries qui nous rendent malades mais sont susceptibles d’avoir également un impact sur celles qui permettent de faire fonctionner notre corps : le microbiote.
Le microbiote contribue notamment à la digestion des aliments, l’absorption des nutriments, la synthèse de certaines vitamines ainsi qu’à la protection contre certaines infections en aidant le système immunitaire.
Le recours aux antibiotiques n’est pas anodin, car toute antibiothérapie a un impact sur notre microbiote.
Les causes de l’antibiorésistance
La résistance aux antibiotiques est la capacité d’une bactérie à lutter contre l’action d’un ou de plusieurs antibiotiques. Les humains et les animaux ne deviennent pas résistants aux traitements antibiotiques, ce sont les bactéries qu’ils portent qui peuvent le devenir.
La surconsommation d’antibiotiques et leurs mauvais usages favorisent depuis des années l’émergence des bactéries résistantes et cela dans tous les écosystèmes, compromettant l’efficacité des traitements pour les humains et les animaux. La pression de sélection exercée par toutes les utilisations d’antibiotiques depuis 80 ans est donc en cause.
Mais au-delà du monde de la santé, l’incorporation des antibiotiques dans l’alimentation des animaux d’élevage (interdite en utilisation pour favoriser la croissance animale dans l’UE depuis 2006) ainsi que le rejet d’antibiotiques et désinfectants dans l’environnement participent activement à l’antibiorésistance.
Un exemple pour expliquer comment la résistance aux antibiotiques se propage :
Dans les élevages, les animaux peuvent être traités par des antibiotiques et donc être porteurs de bactéries résistantes aux antibiotiques, les légumes peuvent être contaminés par des bactéries résistantes aux antibiotiques issus du fumier animal utilisé comme engrais. Les bactéries résistantes aux antibiotiques peuvent être transmises à l’homme par l’ingestion d’aliments et par contact direct avec les animaux.
Les traitements antibiotiques à spectre étroit (actifs sur moins d’espèces bactériennes, visant spécifiquement les bactéries pathogènes chez le patient) seront privilégiés.
La réalisation d’un antibiogramme permettra de connaitre les antibiotiques actifs (ou pas) sur la bactérie isolée d’un prélèvement biologique du patient (hémoculture, urines, …). Ces résultats permettront de guider la prescription antibiotique.
La surconsommation d’antibiotiques est responsable de l’augmentation des résistances bactériennes aux antibiotiques, faisant craindre des impasses thérapeutiques de plus en plus fréquentes.
Les conséquences de l’antibiorésistance
- Ce phénomène compromet l’efficacité des traitements antibiotiques, nuisant à notre santé et à celle des animaux.
- Des bactéries qui n’étaient plus un danger pour l’être humain peuvent ainsi redevenir difficiles voire impossibles à éliminer.
- L’antibiorésistance menace aussi les succès de la médecine moderne, puisque les chirurgies complexes, les chimiothérapies anticancéreuses, les prises en charge en réanimation, par exemple, se compliquent parfois d’infections bactériennes et nécessitent des antibiotiques efficaces.
La consommation d’antibiotique en France et en Grand Est
Des études révèlent que une fois sur deux les antibiotiques prescrits sont en réalité inutiles ou inappropriés. Comme le montre le schéma ci-dessous, entre 2013 et fin 2019 la consommation d’antibiotiques toutes classes d’âges confondues a diminué progressivement. Depuis le covid en 2020, cette consommation d’antibiotiques a réaugmentée particulièrement pour les 0-4 ans et est revenue aux niveaux d’avant COVID*.
*(source : Santé Publique France )
En Europe, la France reste parmi les 5 plus fort prescripteurs en antibiotiques (le 3e plus gros consommateur d’antibiotiques il y a 10 ans et nous étions en 2022 toujours en 5e positions). En France la région Grand Est fait partie des régions les plus consommatrices d’antibiotiques en établissement de santé.
Les acteurs en région Grand Est
Le CRATB agit auprès des établissements de santé, établissements médico-sociaux, soin ambulatoire et du grand public afin de :
- Mettre en œuvre, en région, la stratégie nationale de prévention des infections et de l’antibiorésistance sur le volet bon usage des antibiotiques (BUA)
- Apporter expertise et appui aux professionnels de santé, quels que soient leurs modes et lieux d’exercice, pour le bon usage des antibiotiques (BUA) et la prévention de l’antibiorésistance
- Coordonner et animer les réseaux de professionnels de santé en charge de la mise en place des programmes de BUA (équipes multidisciplinaires et référents en antibiothérapie, médecins généralistes formés à l’antibiothérapie)
Ils mettent en œuvre des orientations régionales de la politique de santé dans le domaine du bon usage des antibiotiques et de la lutte contre l’antibiorésistance.
Afin d’accompagner les différents acteurs du bon usage des antibiotiques (BUA) sur ces questions, il existe des Equipes Multidisciplinaires en Antibiothérapie (EMA). Il y en a 4 en région Grand Est portées par le CHU de Reims, les hôpitaux universitaires de Strasbourg, le CHU de Nancy et les Hôpitaux Civils de Colmar. Ces EMA organisent une activité de conseil clinique en infectiologie dans et hors les murs, et proposent des actions de promotion du BUA sur les territoires géographiques de leur GHT. L’objectif 2026 est d’avoir 11 EMA pour les 11 GHT en Grand Est, grâce au soutien financier de l’ARS Grand Est.
Pour tout savoir sur le CRATB – RDV sur leur site internet
Outils de sensibilisation du grand public
L’antibiorésistance étant une priorité à forts enjeux, de nombreux outils ont été développés y compris pour sensibiliser le grand public.
C’est un espace en ligne thématique contenant des informations pratiques accessibles à tous. Il a pour but d’améliorer les connaissances sur comment s’attrape une infection, comment éviter de la transmettre à son entourage et que faire pour se sentir mieux. Il informe sur les traitements antibiotiques et les principales infections. L’objectif est de nous permettre d’utiliser les antibiotiques uniquement lorsque c’est nécessaire et à bon escient.
C’est une ressource pédagogique gratuite et ludique destinée aux élèves de la maternelle au lycée, à leurs enseignants, aux soignants ainsi qu’aux étudiants en santé. Il recense des outils concernant les micro-organismes, la transmission, la prévention et le traitement des infections.
D’autres outils sont produits et mis à disposition par Santé Publique France et l’Assurance Maladie.
Le CRATB est tout à fait prêt à collaborer avec le réseau de France Assos Santé pour mieux sensibiliser sur l’antibiorésistance, sur le fonctionnement des antibiotiques et sur les ressources existantes pour permettre à chacun d’être mieux informé et de mieux se soigner.
De nombreux outils sont déjà disponibles sur le site : https://www.antibioest.org
Retour sur l'action menée par l’association France Rein Lorraine et l’ALTIR auprès des publics allophones
Dans le cadre de notre nouveau plan stratégique, veillant à mieux faire connaitre les associations du réseau, nous invitons lors de chacune de nos commissions du réseau une association adhérente qui mène une action en lien avec la thématique. Lors de notre commission du réseau sur la loi immigration, c’est Pascal FEVOTTE, président de France Rein Lorraine, qui était invité.
France Rein Lorraine, dont vous pourrez très prochainement retrouver le portrait en vidéo sur notre site internet, œuvre par ses actions à améliorer la qualité de vie des personnes concernées par une maladie rénale. Dans le cadre de leur participation à la Commission Des Usagers de l’ALTIR (Association Lorraine Traitement Insuffisance Rénale), les représentants des Usagers de France Rein ont pu s’emparer de la problématique des personnes insuffisantes rénales allophones et la travailler dans le projet des usagers de l’établissement.
Retour sur les constats faits par l’association
En Lorraine, 10% des patients des Unités de Dialyses Médicalisées (UDM) sont non francophones, phénomène qui risque de s’amplifier. Les outils déjà existants sont inadaptés (mini livret d’accueil en Anglais et allemand), de plus un travail consistant à traduire les supports d’information en 14 langues est impossible. Une autre ressource pourrait être un répertoire des langues parlées par le personnel, s’il existe, son actualisation n’est souvent pas suivie et il s’agit généralement de 3 langues seulement (anglais, allemand et italien) qui ne correspondent malheureusement pas aux besoins identifiés.
S’agissant de soins les messages nécessaires à faire passer sont aussi complexes qu’importants. D’ailleurs cette barrière de la langue génère des retards de prise en charge et une mise en danger de la personne. Le seul langage universel envisageable reste l’image.
Réalisation d’une enquête auprès des patients afin de connaitre leurs difficultés et leurs besoins, qui n’auraient pas encore été identifiés
Afin de travailler à des solutions adaptées aux besoins spécifiques de ces patients, une enquête a été menée par entretien semi-directifs auprès de 9 patients non francophones qui avaient entre 28 et 75 ans, de 6 nationalités différentes. Les échangent ont pu avoir lieu grâce à l’utilisation d’une application de traduction instantanée ou la présence d’un proche interprète.
Si tous se disent satisfaits des soins, 3 préoccupations principales émergent : la prise en charge sociale, l’apprentissage du français et le besoin d’interprète. Ce que note l’association c’est tout d’abord que ces besoins sont aux antipodes des préoccupations des soignants et qu’une importance notable du volet social dans la vie de ce public est exprimée.
Un plan d’action en trois étapes afin de garantir une prise en charge sécurisée auprès des patients non francophones
1. Des tutoriels
Tout d’abord il est indispensable d’assurer l’accès aux informations essentielles de sécurité des soins. Pour ce faire France Rein Lorraine en partenariat avec l’ALTIR réalisent des tutoriels sans paroles ciblant les messages primordiaux de prévention des risques dans la prise en charge d’un patient dyalisé.
Ci-après vous pouvez retrouver les tutoriels :
2. Les outils de communication instantanée
Tout d’abord, le groupe projet teste plusieurs applications de traduction, avant de retenir Google translate qui répond le mieux aux besoins et qui peut être utilisé sur les ordinateurs portables des centres.
Ensuite ces acteurs se penchent sur les outils existants traduits et pouvant être mis à dispositions des usagers comme des professionnels. Les livrets réalisés par le laboratoire AMGEN ainsi que le livret santé de l’INPES sont ensuite mis à disposition dans chacune des unités de dialyse médicalisés et disponible sur l’intranet de l’ALTIR.
Enfin l’équipe réalise une carte personnelle, que le patient pourra garder sur lui en permanence. Cette carte vise à sécuriser toute situation d’urgence liée à la pathologie de la personne, en reprenant les numéros d’urgence et en faisant le lien avec l’établissement qui connait et soigne le patient.
3. Identifier précocement les patients en situation sociale précaire
Actuellement le plan d’action est à l’étape de définition d’un processus d’accueil des patients non francophones. En effet, à l’arrivée, il est impératif de refaire et retranscrire le plus tôt possible le parcours antérieur du patient. Ainsi, identifier les défauts de prise en soins, comprendre la situation sociale et ainsi définir ses besoins et ses droits en la matière.
Les orientations seraient de prévenir impérativement l’assistante sociale de l’arrivée de tout nouveau patient, élaborer et mettre en place un projet personnalisé d’accueil et transmettre l’ensemble des informations importantes traduites.
Communication sur les actions
Une communication sur ces dispositions a été menée aussi bien auprès des professionnels via des réunions d’informations, des articles sur l’intranet que des patients via le site internet de l’ALTIR ainsi que via l’article dédié aux informations de la CDU dans les établissements. Pascal FEVOTTE pointe l’importance de renouveler ces actions d’information en raison des professionnels qui changent et de d’organiser l’actualisation des supports au long-court.
 France Rein Lorraine
France Rein Lorraine
Allée du Morvan
CHU Brabois - Locaux ALTIR
54500 VANDOEUVRE-LES-NANCY
lorraine@francerein.org
06 85 20 94 03
www.francerein.org/associations/lorraine/
Commission de réseau: Présentation du projet de la Maison sport santé de la ville de Strasbourg
Le 4 mars à Strasbourg avait lieu la 1ère commission de réseau de l’année de France Assos Santé Grand-Est. 25 associations étaient représentées afin de découvrir le projet de la Maison sport santé de la ville de Strasbourg qui a été présenté par :
François JOUAN - Chef du service Santé et Autonomie à la ville de Strasbourg
et
Pauline BLANC – Chargée d’étude à la ville de Strasbourg
Vous trouverez ci-dessous la présentation :

Présentation - Maison Sport Santé de Strasbourg







